Marianne Berdugo, Dr Vétérinaire, Dr d’Université, Faculté de Médecine Paris Descartes, Centre de Recherche des Cordeliers
Pr Francine Behar-Cohen, Université de Paris, OphtalmoPôle de Paris, Centre de Recherche des Cordeliers
La maladie des yeux DMLA
Sommaire de l’article
Que veut dire DMLA ?
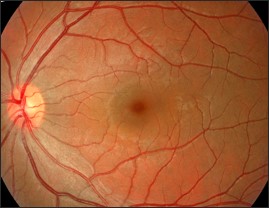
La dégénérescence maculaire liée à l’âge, dont l’abréviation est DMLA et non DLMA, est une maladie dégénérative liée au vieillissement d’une zone essentielle de l’œil que l’on appelle la macula. Schématiquement, l’œil est composé de plusieurs éléments qui ont chacun leur importance. La cornée, qui pourrait être assimilée au « pare-brise » de l’œil, permet la transmission de la lumière. L’iris, qui donne sa couleur à l’œil, est un diaphragme qui s’ouvre et se ferme, et contrôle ainsi la quantité de lumière qui atteint la rétine. La rétine, quant à elle, a pour fonction de transmettre les images que l’on voit sous forme de signaux nerveux qui circulent le long du nerf optique jusqu’au cerveau. Quant à la macula, c’est une petite zone au centre de la rétine qui permet la vision de jour, la vision des couleurs, et qui est responsable de l’acuité visuelle (vision précise). C’est elle qui permet de reconnaître des visages, de lire ou de regarder la télévision. Même si la macula ne représente que 2 à 3% de la rétine, elle transmet 90% de l’information visuelle. Etant donnée sa mission essentielle, toute affection qui touche la macula peut sensiblement détériorer la vision.
On constate que la dégénérescence maculaire liée l’âge peut survenir dès l’âge de 50 ans. C’est toutefois plutôt après 60 ou 65 ans que les premiers symptômes sont perçus. Cette dégénérescence de la macula est très répandue puisque l’on estime qu’elle touche plus de 30 millions de personnes à travers le monde et plus d’un million de personnes en France. Ces chiffres pourraient doubler dans les 30 années qui viennent. Nous estimons actuellement que 1 à 10% des personnes âgées entre 50 et 65 ans, 10 à 20% entre 65 et 75 ans, et 25 à 30% au delà de 75 ans, sont atteintes par la dégénérescence maculaire liée à l’âge. Selon l’Organisation Mondiale de la Santé (OMS), la DMLA arrive en troisième position des causes de cécité dans le monde représentant 8,7%. C’est la première cause de déficience visuelle dans les pays industrialisés. La DMLA est donc un véritable problème de santé publique et son importance risque encore d’augmenter du fait du vieillissement de notre population. En France, ce sont ainsi environ 150 000 personnes dont l’acuité visuelle est sévèrement réduite à cause de la DMLA, et 1 à 1,5 million de personnes atteintes par des formes de moindre gravité. Les conséquences sociales de cette maladie peuvent être importantes si elle n’est pas correctement prise en charge. Elle peut conduire à une perte importante d’autonomie. Pour la personne atteinte, les tâches quotidiennes peuvent devenir compliquées à réaliser. Les relations sociales sont également affectées par des difficultés à reconnaître ses proches et à interagir avec eux. Il faut cependant souligner que la DMLA n’entraîne pas de cécité totale puisque la rétine périphérique n’est pas touchée par la maladie.
La DMLA est parfois associée à d’autres pathologies. Des études scientifiques montrent une corrélation importante entre la DMLA et le risque de souffrir d’une dépression, en particulier à cause de la perte d’autonomie.
La DMLA peut apparaître à partir de l’âge de 50 ans. Avant l’apparition des premiers symptômes visibles à l’examen du fond d’œil, on ne peut pas prédire si une personne jeune risque de développer plus tard une DMLA. En revanche, on peut dire à une personne jeune si elle a des facteurs de risque de développer une DMLA en vieillissant. Les personnes plus jeunes peuvent, elles, être atteintes de dystrophies de la rétine ou d’autres formes de dégénérescences de la rétine, mais qui ne sont pas liées à l’âge.
DMLA anglais
Le terme pour désigner DMLA en anglais est « age-related macular degeneration » dont la formule abrégée est « AMD » ; c’est-à-dire la traduction anglaise de « dégénérescence maculaire liée à l’âge ».
DMLA : définition wikipedia
La définition que donne wikipedia de la DMLA est assez juste ; c’est la suivante : « La dégénérescence maculaire liée à l’âge (DMLA) ou dégénérescence maculaire sénile est une maladie de la rétine provoquée par une dégénérescence progressive de la macula, partie centrale de la rétine, qui peut apparaître à partir de l’âge de 50 ans, et plus fréquemment à partir de 65 ans, provoquant un affaiblissement important des capacités visuelles, sans toutefois les anéantir. C’est la première cause de malvoyance après 50 ans dans les pays développés. Bien que certaines dystrophies affectent les personnes plus jeunes, le terme se réfère toujours à la DMLA. »
Quelles sont les causes de DMLA ?
La DMLA est-elle héréditaire ?
Les facteurs de risque de la DMLA :
Le principal facteur de risque de développer une DMLA est l’âge. Plus on prend de l’âge, plus le risque de développer une DMLA augmente. D’autres facteurs de risque sont également incriminés dont des facteurs héréditaires. La génétique est donc un autre des facteurs de risque de développer une DMLA. L’OMS reconnaît le tabagisme, la génétique (dont des facteurs héréditaires familiaux), le degré de pigmentation (le risque est plus important en cas d’iris clair), l’hypertension artérielle, l’exposition aux ultraviolets et un déséquilibre alimentaire, comme facteurs de risque de développer une DMLA. Ces dernières années, les chercheurs ont identifié plusieurs gènes associés à la DMLA.
Enfin, l’exposition des yeux à des lumières trop fortes au cours de la vie pourrait être un autre facteur de risque mais cela n’est pas encore prouvé.
Donc les causes exactes de la DMLA sont mal connues, mais on en connaît des facteurs de risque dont certains sont héréditaires et d’autres sont liés à notre environnement et à notre mode de vie.
DMLA et œstrogènes
Bien que cela ne soit pas encore prouvé, les œstrogènes (hormones féminines) qui protègent relativement les femmes des maladies cardiovasculaires, pourraient aussi les protéger en partie de la DMLA.
Les médicaments peuvent-il entraîner une DMLA ?
A ce jour, aucun médicament n’a été associé au développement d’une DMLA.
DMLA et statines
La DMLA et l’athérosclérose (dépôts de graisses dans la paroi des artères qui prédisposent aux accidents vasculaires ou cardiaques) sont deux maladies qui ont des facteurs de risque communs. Dans les deux maladies, des dépôts de graisses et de protéines se produisent : dans la DMLA c’est sous la rétine, dans l’athérosclérose, c’est dans la paroi des artères. Dans les deux cas, l’âge, l’hypertension artérielle, l’excès de cholestérol dans le sang, le tabagisme, et certains facteurs génétiques augmentent le risque de contracter les deux maladies. Ainsi, il est possible que le fait d’avoir de l’athérosclérose augmente le risque de développer une DMLA, bien que ce soit encore contesté par certains.
Cela explique que les traitements qui réduisent les dépôts de graisses, comme les statines, pourraient également diminuer les dépôts sous forme de drusen sous la rétine. Les statines pourraient donc être bénéfiques en cas de DMLA peu avancée, mais le niveau de preuves est encore assez faible.
Les différentes formes de DMLA
Dans les premiers stades de la maladie, on parle de DMLA précoce ou MLA pour maculopathie liée à l’âge. Deux formes avancées de la DMLA sont ensuite distinguées : la DMLA dite « sèche » et la DMLA dite « humide ». La DMLA sèche est également appelée DMLA atrophique ; elle concerne environ 50% des personnes atteintes. La DMLA humide est aussi appelée DMLA exsudative ; elle concerne également 50% des personnes atteintes. Ces deux formes peuvent se succéder ou parfois coexister sur un même œil, et il est possible de diagnostiquer une DMLA de forme mixte.
DMLA précoce
La DMLA précoce ou MLA pour maculopathie liée à l’âge se caractérise par l’apparition de petites taches blanc-jaunâtres sous la rétine visibles à l’examen du fond d’œil. Ces taches, appelées drusen, sont en fait des petits dépôts que la rétine n’a pas réussi à éliminer. Ces déchets sont produits dans la rétine normale, mais celle-ci parvient à les éliminer au fur et à mesure de leur constitution. Les drusen sont présents en petite quantité lors du vieillissement normal de la rétine. Ce n’est que lorsqu’ils deviennent plus gros ou irréguliers, et qu’ils se forment dans la macula, qu’ils annoncent une DMLA. On peut donc avoir des drusen dans sa rétine et ne jamais faire de DMLA ; mais il faut que l’ophtalmologiste les surveille régulièrement. Les drusen qui se trouvent en dehors de la macula, dans la rétine périphérique, ont peu ou pas de répercussions sur la vision. Il semblerait qu’une minorité des personnes atteintes de MLA précoce développe par la suite une DMLA sèche ou une DMLA humide.
DMLA sèche ou atrophique
Lorsque les drusen s’étendent dans la macula, ils perturbent le fonctionnement de la rétine centrale qui n’arrive plus à s’alimenter ni à s’oxygéner. Les photorécepteurs, qui sont les cellules de la rétine qui nous permettent de voir, disparaissent petit à petit. C’est ce qui entraîne une baisse de la vision. On parle alors de DMLA sèche ou atrophique. A ce stade, une complémentation de l’alimentation et l’arrêt du tabac ralentiront probablement l’évolution de la maladie.
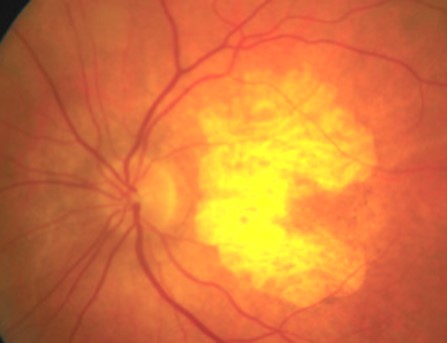
DMLA humide
On ne comprend pas encore très bien pourquoi une DMLA précoce se met à évoluer en DMLA humide. Ce que l’on sait, c’est que cette transformation s’accompagne d’une production, dans la rétine, d’un « messager » : le facteur de croissance de l’endothélium vasculaire dont le sigle en anglais est VEGF (pour « vascular endothelial growth factor »). Ce messager induit le développement de vaisseaux supplémentaires appelés « néovaisseaux » dans la macula. Les néovaisseaux sont des vaisseaux sanguins de mauvaise qualité, et ils peuvent soit saigner, soit faire gonfler la macula, entrainant alors une perte importante de vision.
La DMLA humide évolue plus rapidement que la DMLA sèche, et peut s’aggraver brutalement. Elle est responsable d’environ 90% des cas de pertes graves et rapides de la vision centrale.

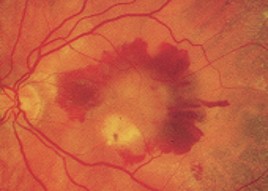
DMLA évolution
L’évaluation par l’ophtalmologiste du risque de progression d’une forme précoce de DMLA vers une forme sèche ou humide, dans les 5 années qui suivent, est mesurée sous la forme d’un score. Après examen du fond d’œil, et constatation des anomalies qui sont présentes sur un ou sur les deux yeux, ce score est noté de 0 à 4.
La DMLA sèche : évolution
La forme sèche de la DMLA se caractérise par une disparition lente et progressive de certaines cellules de l’œil essentielles à la vision : les photorécepteurs et les cellules profondes de l’épithélium pigmentaire. Généralement elle évolue lentement, mais peut à terme conduire à une baisse importante de la vision. Au début, le patient a besoin de plus en plus de lumière pour voir de près, il distingue mal les contrastes et met un temps long à s’adapter à des changements de luminosité. A un stade avancé de la maladie, le patient voit généralement apparaître une tache sombre centrale qui est définitive, et ne peut pas disparaître avec le port de lunettes. A l’examen du fond d’œil, l’ophtalmologiste constate la présence de dépôts jaunâtres sous la rétine appelés « drusen » et des plages d’atrophie de la rétine qui signe la forme avancée de la DMLA. La DMLA sèche n’entraîne pas cependant de cécité totale car la rétine périphérique fonctionne toujours normalement. On ne devient donc pas complètement aveugle.
La DMLA humide : évolution
La DMLA humide peut progresser rapidement. Dans cette forme dite « néovasculaire » ou « exsudative », de nouveaux vaisseaux se forment sous la rétine, la soulèvent, l’abîment et peuvent entraîner des hémorragies (saignements) dans l’œil. En l’espace de quelques semaines à peine, la macula peut ainsi être durablement endommagée. A la différence de la DMLA sèche, il existe aujourd’hui des traitements efficaces qui permettent de ralentir la maladie dans la majorité des cas. Comme pour la forme sèche, on ne devient pas complètement aveugle à cause d’une DMLA humide.
Les signes d’une DMLA humide sont une vision déformée des lignes droites appelée « métamorphopsies »
Vivre avec la DMLA
La DMLA n’entraîne pas de cécité totale car la rétine périphérique n’est pas touchée et reste fonctionnelle. La DMLA sèche évolue en général lentement ; la DMLA humide peut évoluer plus rapidement. Les deux formes peuvent conduire à une baisse importante de la vision centrale de près et de loin. La diminution de la vision centrale a des conséquences importantes sur la vie quotidienne, puisque des tâches habituelles peuvent devenir difficiles : lire un livre, écrire, regarder la télévision, composer un numéro de téléphone, bricoler, coudre, conduire, ou reconnaître les visages qui nous entourent. Heureusement, la persistance de la vision périphérique permet, dans la plupart des cas, de continuer de se déplacer et de vivre seul. Il est important cependant que le domicile soit aménagé pour rendre la vie quotidienne plus facile : amélioration de l’éclairage, pose de bandes réfléchissantes pour signaler des marches, repérer une serrure ou indiquer les températures habituelles sur la plaque électrique de la cuisine. Il est rare de devoir déménager à cause d’une DMLA.
Se déplacer avec une DMLA
La rétine périphérique n’étant pas atteinte dans la DMLA, il est possible de se déplacer longtemps seul. Dans les cas très avancés, les personnes qui ont une vue très basse peuvent ressentir de l’appréhension s’ils doivent se déplacer seuls, en particulier à l’extérieur de chez elles ; elles peuvent alors se munir d’une canne blanche ou se faire aider d’une personne. Parfois, la canne blanche n’est là que pour se rassurer et signaler à l’entourage ses difficultés de perception visuelle. Les trajets familiers dont on enregistre les détails sont plus faciles à effectuer que les trajets inconnus. Prendre l’autobus est plus facile que prendre le métro dont les couloirs sont longs, les escaliers nombreux et la luminosité variable. Il existe en outre des outils qui facilitent les déplacements : une carte de métro tactile est disponible. Des spécialistes en mobilité et orientation peuvent aider à trouver les solutions de déplacement les mieux adaptées. Enfin prendre un taxi peut dépanner en cas de besoin.
Peut-on conduire avec la DMLA ?
La plupart des personnes atteintes de DMLA continuent de conduire et gardent longtemps leur permis de conduire. En France, la règle est qu’il faut avoir une acuité visuelle d’au moins 6/10 à son meilleur œil pour conserver son permis de conduire. Dans les cas où la vision centrale est très diminuée, il vaut mieux renoncer à conduire, d’une part pour sa sécurité et celle des autres ; d’autre part parce que l’assurance pourrait refuser de couvrir les risques en cas d’incident. Cela est d’autant plus vrai la nuit, car la luminosité et les contrastes qui sont faibles augmentent la prise de risque. En revanche, si la vision s’améliore suffisamment grâce aux traitements, la personne pourra reprendre la conduite.
Peut-on prendre l’avion avec la DMLA ?
Les changements de pression en avion n’ont aucune incidence sur la DMLA. On peut donc tout-à-fait prendre l’avion quand on a une DMLA.
Si un seul œil est atteint de DMLA, le second le sera-t-il aussi ?
Au début de la maladie, on peut ressentir les symptômes de la DMLA sur un seul œil. En évoluant, le deuxième œil peut être touché, mais souvent à un degré de gravité et avec une évolution différents du premier œil. Parmi les personnes atteintes de DMLA humide sur un seul œil, une sur deux aura les 2 yeux atteints dans les 5 ans qui suivent. Lorsqu’on fait le test de la grille d’Amsler (un test simple qui permet de vérifier œil par œil qu’on ne souffre pas de métamorphopsies ou d’un petit scotome central) la déformation des lignes ou la baisse de la vision de l’autre œil doit faire consulter en urgence.
DMLA symptômes
Les premiers symptômes observés sont une baisse progressive de l’acuité visuelle de près et de loin, et un besoin de lumière plus forte pour pouvoir lire. Les lignes droites peuvent apparaître déformées, courbes, c’est ce qu’on appelle les métamorphopsies. Une ou plusieurs taches sombres ou floues peuvent apparaître au centre du champ visuel. La perception des contrastes diminue, on est gêné pour voir le soir, lire, les couleurs apparaissent modifiées, et on peut avoir une sensation d’éblouissement.
Comment expliquer les symptômes de la DMLA ?
DMLA sèche : symptômes
Un des premiers signes de la DMLA sèche est une baisse progressive de l’acuité visuelle qui peut entraîner des difficultés pour lire ou écrire. Ensuite l’évolution est lente, ce qui permet de s’y adapter progressivement. Les détails deviennent cependant difficiles à distinguer. On peut alors se tourner vers des rééducations de type « basse vision » qui conseillent et montrent comment mieux utiliser les parties de la rétine qui ne sont pas atteintes.
DMLA humide : symptômes
Les symptômes sont progressifs et varient d’une personne à l’autre, ce qui explique que les cas de dégénérescence maculaire liée à l’âge ne soient pas toujours vus comme préoccupants par le patient dès les premiers stades de la maladie. Généralement, les personnes constatent une déformation des images (appelées métamorphopsies), ou une diminution progressive de la vision centrale, avec notamment l’apparition de ce que les ophtalmologistes appellent des “scotomes”. Un scotome est comme une tâche ou une ombre sombre qui apparaît dans le champ de vision. Progressivement, c’est la vision de près qui est atteinte et des activités courantes comme conduire, lire un texte ou reconnaître un proche deviennent difficiles puis impossibles. En conséquence, certains signes, tels qu’une gêne ou la présence d’une tâche sombre lorsque l’on regarde quelque chose, doivent alerter les personnes qui doivent consulter un ophtalmologiste sans tarder. On ne devient cependant pas complètement aveugle à cause d’une DMLA.
La DMLA est-elle douloureuse ?
La DMLA n’est pas une maladie douloureuse. Les examens qu’il faut pratiquer ne sont pas douloureux non plus. L’angiographie en fluorescence nécessite cependant une injection de produit fluorescent dans une veine.
DMLA diagnostic et dépistage
Comment savoir si on est atteint de la DMLA ?
Quand doit-on consulter un ophtalmologiste ?
C’est l’ophtalmologiste qui, en examinant le fond d’œil, diagnostique une DMLA et en détermine la forme et la gravité.
Lorsqu’on constate une baisse importante ou rapide de sa vision, une tâche noire dans le champ visuel, ou une déformation des images, il faut consulter un ophtalmologiste en urgence.
A quelle fréquence doit-on consulter un ophtalmologiste lorsqu’on a une DMLA ?
C’est l’ophtalmologiste qui, en fonction des examens et de l’évolution de la maladie, détermine la fréquence des consultations. Il contrôle régulièrement la vision et le fond d’œil.
Il faut consulter régulièrement, même en l’absence d’évolution des symptômes. Et il faut consulter en urgence si on constate des déformations des lignes (avec la grille d’Amsler) ou une baisse de la vision du deuxième œil.
DMLA sèche : le diagnostic et le dépistage :
Un simple examen et des photographies du fond de l’œil permettent de diagnostiquer une DMLA sèche. Ce sont des examens qui nécessitent de dilater les pupilles. On est donc gêné pour voir et surtout pour conduire pendant plusieurs heures après l’examen, particulièrement s’il y a du soleil. Des examens complémentaires non invasifs permettent, la plupart du temps, de confirmer le diagnostic.
DMLA humide : le diagnostic
L’ophtalmologiste procède à un certain nombre d’examens pour dépister un début de DMLA.
Le premier examen consiste à mesurer l’acuité visuelle du patient de près puis de loin. En général, l’ophtalmologiste effectue ensuite un examen du fond de l’œil pour confirmer son diagnostic. La grille d’Amsler ou Test d’Amsler (que certains appellent « grille test DMLA » ou « grille DMLA ») permet de repérer les déformations des images car le patient voit les lignes déformées. Ce test peut d’ailleurs se pratiquer seul au domicile, en testant un seul œil à la fois. Ensuite, en fonction du type de DMLA diagnostiqué (DMLA sèche ou DMLA humide), d’autres examens peuvent être réalisés, notamment une angiographie à la fluorescéine (liquide fluorescent) et / ou avec du vert d’indocyanine, qui a pour but de mettre en évidence l’existence de « nouveaux vaisseaux » ou « néovaisseaux » et une tomographie en cohérence optique (ou OCT) qui permettent d’assurer un meilleur suivi. Au cours de l’angiographie à la fluorescéine, une injection de produit fluorescent dans une veine précède des photographies du fond d’œil. Certaines personnes peuvent être allergiques à ce produit fluorescent, mais c’est rare. Il faut signaler au médecin toute prise de médicament ou toute maladie avant de pratiquer cet examen. Un dépistage précoce est fondamental pour réussir à ralentir l’évolution de cette maladie avant qu’elle ne s’aggrave trop. La tomographie en cohérence optique (OCT) est une imagerie non invasive du fond d’œil, qui permet de visualiser des néovaisseaux, du liquide dans ou sous la rétine, c’est-à-dire un décollement de la rétine.

Grille d’Amsler : Mode d’emploi :
- Cacher un œil
- Fixer le point au centre de la grille avec l’autre œil
- Si la perception des lignes baisse brutalement ou si des lignes semblent déformées, il est recommandé de consulter un ophtalmologiste rapidement.
- Recommencer la même procédure avec l’autre œil.
DMLA prévention
Peut-on prévenir la DMLA ?
Aucun médicament actuellement connu n’empêche complètement le développement d’une DMLA. En revanche, on peut réduire le risque en agissant sur certains facteurs connus : arrêter de fumer, s’alimenter avec un régime riche en antioxydants, faire du sport, surveiller sa tension artérielle, se protéger des lumières trop fortes.
La DMLA traitement
Soigner la DMLA
Comment soigne-t-on la DMLA ? En effet, la DMLA se soigne mais ne se guérit pas. Etre atteint de DMLA demande un suivi médical long et fréquent. Pour traiter sa DMLA, il faut consulter son ophtalmologiste régulièrement afin qu’il adapte le traitement au fur et à mesure de l’évolution de la maladie.
DMLA sèche : traitement
Aucun traitement n’existe à ce jour pour soigner la forme sèche de la DMLA, mais la recherche est très active dans ce domaine et de nouveaux traitements de la DMLA sèche apparaîtront probablement dans les années à venir. Il faut noter que dans certains cas, une DMLA sèche peut évoluer vers une forme humide. Des systèmes optiques adaptés existent, qui, associés à la rééducation basse vision facilitent la vie quotidienne.
La supplémentation alimentaire et les règles hygiéno-diététiques ont un effet protecteur et diminuent le risque d’atteinte du deuxième œil à 5 ans de 25%.
Il n’existe pas à ce jour d’opération de la DMLA sèche.
DMLA humide : traitements
La DMLA humide (ou exsudative) est généralement plus agressive que la DMLA sèche, mais elle bénéficie de d’avantage de traitements, et de plus d’espoir d’amélioration de l’acuité visuelle. Le traitement d’une DMLA exsudative est une urgence.
Si la dégénérescence maculaire liée à l’âge est détectée précocement, des traitements peuvent, dans la majorité des cas, limiter l’étendue des lésions et leur aggravation. Ces médicaments sont injectés directement dans le vitré de l’œil (partie profonde de l’œil), c’est pourquoi on parle d’injections intravitréennes. Elles se pratiquent sous anesthésie topique (on met simplement des gouttes anesthésiantes sur l’œil) et leur but est de bloquer le développement des nouveaux vaisseaux qui sont néfastes pour la vision. Les médicaments injectés agissent en bloquant le « facteur de croissance endothélial vasculaire » ou VEGF qui en est responsable. C’est la raison pour laquelle on appelle ces médicaments des « anti-VEGF » ou « anti angiogéniques » : ils bloquent le développement des néovaisseaux. Ces injections doivent être répétées dans le temps ; c’est l’ophtalmologiste qui, en fonction de son examen clinique, décide de la fréquence nécessaire des injections. Les injections intravitréennes se pratiquent stérilement dans un bloc opératoire ou une salle dédiée ; elles sont rapides et généralement non douloureuses. La personne peut ressentir une gêne légère mais elles sont en général très bien supportées. Il ne faut pas se maquiller les yeux et le visage le jour d’une injection intra oculaire. Après les injections, il faut absolument respecter les contrôles demandés par l’ophtalmologiste. A la suite de chaque injection, l’apparition d’un des symptômes suivants doit faire re consulter rapidement : douleur, inconfort qui augmente, rougeur qui s’accentue, vision trouble ou diminuée, photophobie (c’est-à-dire le fait de ne pas supporter la lumière), augmentation de l’impression de voir des corps flottants.
Dans tous les cas, les personnes atteintes de DMLA, qu’elle soit sèche ou humide, peuvent bénéficier de méthodes de rééducation orthoptique de type « basse vision » ou d’aides visuelles comprenant des éclairages efficaces et des équipements optiques ou électroniques qui permettent de préserver leur autonomie. Il existe ainsi des lunettes et des loupes pour DMLA qui améliorent la qualité de vie des personnes atteintes.
Y a‑t-il une opération pour soigner la DMLA ?
La DMLA ne se soigne pas par une opération. Cependant, dans de rares cas, lorsqu’une hémorragie importante se produit (saignement dans l’œil), une opération peut être nécessaire.
DMLA guérison
Peut-on guérir de la DMLA ?
Aujourd’hui, les traitements ne permettent pas encore la guérison définitive de la DMLA, mais dans une majorité des cas de formes humides, ils peuvent la stabiliser, voire améliorer l’acuité visuelle. L’identification des facteurs de risque, la compréhension des mécanismes de la maladie et l’innovation thérapeutique et en particulier la thérapie génique nous permettent d’espérer guérir la maladie dans les années qui viennent, grâce à la recherche.
Peut-on ralentir la progression d’une DMLA ?
Oui, les progrès de la médecine et le travail des chercheurs permettent aujourd’hui de ralentir la maladie, et même, dans certains cas de DMLA humide, d’améliorer la vision des patients.
DMLA traitement naturel
Les seuls « traitements » naturels envisageables concernent les apports alimentaires : un apport en caroténoïdes est associé à une diminution du risque de survenue de la DMLA. Les aliments contenant de la lutéine, de la zéaxanthine, des acides gras oméga 3 et des antioxydants sont bénéfiques. Il n’existe pas de traitement naturel capable de soigner la DMLA.
DMLA alimentation
Compléments alimentaires contre la DMLA
Les nutriments importants pour les yeux, et pour réduire l’évolution de la DMLA sont contenus dans les légumes jaunes et verts (par exemple les navets, épinards, graines de moutarde, choux), les jaunes d’œufs, les poissons gras. Ce sont :
- la lutéine, la zéaxanthine,
- les acides gras oméga 3 comme l’acide docosahexaénoïque ou DHA qui est le principal acide gras des neurones et en particulier des neurones de la rétine. On en trouve dans l’huile de colza ou dans les noix.
- les antioxydants d’une façon générale.
Le lait de femme contient beaucoup de lutéine et de zéaxanthine.
La supplémentation alimentaire a un effet protecteur et diminue de 25% le risque d’atteinte du deuxième œil à 5 ans.
Photothérapie dynamique DMLA
La photothérapie dynamique est un des traitements de la DMLA humide. Elle se pratique en injectant un produit photosensible dans une veine, suivi de l’application d’un faisceau laser au fond d’œil qui a pour but d’activer la molécule injectée. La photothérapie dynamique était utilisée couramment pour traiter les néovaisseaux de la DMLA exsudative, avant l’arrivée sur le marché des injections anti-angiogéniques. Ce sont les anti-angiogéniques qui ont réellement amélioré les possibilités de récupération visuelle chez les patients. A présent, la photothérapie dynamique est beaucoup moins utilisée : elle peut permettre de limiter la perte visuelle mais n’entraîne qu’exceptionnellement une amélioration de l’acuité visuelle. Elle est en revanche parfois responsable d’une baisse de l’acuité visuelle. On continue d’utiliser les deux traitements conjoints dans certaines formes précises et rares de DMLA.
Après une séance de photothérapie dynamique, il y a un risque de photosensibilisation ; c’est pourquoi il faut se protéger des rayons du soleil pendant 48 heures.
Laser DMLA
Les impacts laser étaient utilisés pour traiter les néovaisseaux qui se trouvaient en périphérie de la rétine, avant l’arrivée sur le marché des injections anti-angiogéniques. Ce sont les anti-angiogéniques qui ont réellement amélioré la récupération visuelle chez les patients. Le laser n’est plus utilisé dans cette indication.
DMLA aides visuelles
Les aides visuelles pour DMLA s’appuient sur le grossissement, l’amélioration de l’éclairage et une optimisation des contrastes. Il est recommandé de recourir à des aides optiques et des aides techniques. Des opticiens spécialisés en basse vision aident à choisir les aides les plus adaptées et montrent comment s’en servir. Les ergothérapeutes trouvent des solutions pratiques qui facilitent les tâches quotidiennes en autonomie. Ils peuvent se déplacer au domicile des personnes. Enfin des instructeurs en locomotion conseillent des stratégies ingénieuses pour se déplacer en sécurité.
Association DMLA : association de patients
Le CRO – Tous unis pour la vision (Centre de recherche en ophtalmologie) est une association qui réunit des patients atteints de pathologies oculaires comme la DMLA, des ophtalmologistes reconnus pour leur compétence et leur engagement, et des chercheurs impliqués dans la compréhension des mécanismes des maladies oculaires, l’amélioration de la prise en charge de ces patients et la mise au point de thérapies innovantes en ophtalmologie. L’association est ouverte à tous. Une fois par an, une réunion de tous les membres est organisée à Paris au cours de laquelle un travail de recherche sur les maladies oculaires est présenté, permettant un échange entre patients, ophtalmologistes et chercheurs.
Le CRO organise des événements ouverts à tous, qui permettent de financer la recherche sur les maladies de l’œil et leurs traitements.
DMLA et cataracte
Il n’est pas connu à ce jour de lien de cause à effet entre la survenue d’une DMLA et celle d’une cataracte. En revanche, il semble que l’opération de la cataracte, en permettant un meilleur examen du fond d’œil permette de diagnostiquer des DMLA qui étaient cachées par la cataracte. Effet, la cataracte est un blanchiment et une perte de transparence du cristallin qui est situé devant le fond d’œil et qui rend son examen difficile voire impossible. En l’état actuel des connaissances, l’opération de la cataracte elle-même n’entraîne pas de DMLA. En revanche, il faut traiter les néovaisseaux avant de pouvoir être opéré d’une cataracte ; et la DMLA peut limiter la récupération visuelle après l’opération.
Afin de réduire la quantité de lumière bleue qui pénètre dans la rétine, on préfère remplacer le cristallin naturel par un cristallin artificiel ou « implant intraoculaire » de couleur légèrement jaune, qui absorbe le bleu qui est la couleur la plus toxique pour la rétine. Cet implant jaune ne gène pas et n’entraîne pas une vision « jaune ». Au contraire, ce type d’implant réduit l’éblouissement qui peut être ressenti après le retrait de la cataracte. Les implants jaunes sont préférés quand des patients atteints de DMLA sont opérés de la cataracte.
Il est important de noter que même quand la cataracte est avancée, et qu’il existe une DMLA, l’opération de la cataracte favorise une meilleure utilisation de la vision résiduelle et améliore la qualité de vie des patients. Il est donc toujours possible de se faire opérer de la cataracte même si on est atteint d’une DMLA avancée.
DMLA et glaucome
Les injections intra oculaires que l’on pratique pour traiter la DMLA humide entraînent une augmentation de courte durée de la pression à l’intérieur de l’œil. Cela peut expliquer le fait que dans certaines études, les lésions rétiniennes du glaucome s’aggravent d’avantage chez les patients atteints de DMLA humide (qui reçoivent des injections intra oculaires) que chez les patients atteints de DMLA sèche (qui n’en reçoivent pas).
Il existe des formes particulières de glaucome – associés à des néovaisseaux – qui nécessitent le recours aux injections intra oculaires.
On peut préconiser de retirer une petite quantité de liquide qui se trouve dans l’œil au moment de l’injection intraoculaire pour éviter l’augmentation de la pression de l’œil qui est induite par l’injection. Ce geste pourrait être effectué de façon plus fréquente.
DMLA recherche
L’équipe du Pr Behar-Cohen, au Centre de Recherche des Cordeliers, travaille sur les formes sèche et humide de la DMLA. Elle contribue à élucider des mécanismes de la maladie. Ces mécanismes permettent d’identifier des cibles thérapeutiques nouvelles qui seront la base des médicaments de demain. Cette étape est possible grâce aux chercheurs, aux ophtalmologistes, mais aussi grâce aux patients qui acceptent que soient analysés leurs examens et leurs prélèvements dans le but de faire avancer la recherche. Le Pr Behar-Cohen et son équipe s’intéressent en particulier à un gène dont les mutations sont fortement corrélées à la DMLA ; ils étudient et mettent au point des stratégies de blocage de la mort cellulaire dans la rétine qui est responsable de la perte de vision dans cette maladie ; ils développent des traitements anti angiogéniques innovants qui empêchent le développement des néovaisseaux de la DMLA ; ils mettent au point des nouveaux traitements anti inflammatoires, immunomodulateurs et neuroprotecteurs qui prolongent la vie des photorécepteurs responsables de la vision. Enfin ils mettent au point des méthodes innovantes d’administration des médicaments dans l’œil (iontophorèse oculaire, implants ou injections de polymères biodégradables), ou même de fabrication des médicaments par l’œil lui-même (une technique de thérapie génique non virale appelée « électrotransfert de plasmides »). Cette dernière technique est actuellement en essai chez l’homme. L’équipe a d’ores et déjà mis au point des nouveaux traitements de l’œdème et du décollement de rétine, qui sont reconnus et reproduits dans le monde entier.
La greffe de cellules souches pour remplacer les cellules qui meurent dans la rétine n’est pas encore utilisée couramment chez les patients. Elle fait en revanche l’objet de nombreuses recherches et sera probablement au point dans les années à venir. La technique consiste à produire en laboratoire des cellules rétiniennes pour pouvoir les implanter dans les rétines malades, au sein desquelles elles se multiplieront et feront re fonctionner la rétine – c’est une des étapes délicates à mettre au point : il faut que les cellules transplantées parviennent à assurer la vision comme le font nos photorécepteurs. Donc la greffe de cellules souches est une voie prometteuse mais qui n’est pas encore au point.
D’une façon générale, le temps de la recherche est un temps très long comparé à celui du patient dans l’attente d’un traitement. La découverte de nouveaux médicaments, la mise au point de nouvelles techniques, le franchissement de nombreuses étapes règlementaires destinées à assurer au patient la meilleure sécurité, la recherche permanente de financements, la traduction des découvertes expérimentales en fabrication industrielle qui les amèneront jusqu’au patient, sont autant d’étapes longues et fastidieuses.

5 réflexions sur “La DMLA”
Merci pour cet article remplit d espoir . Il me donne le moral ce matin . Je viens d être diagnostiquée et je suis sans symptôme pour le moment . Merci
Je trouve que l’on avance pas vite en ce qui concerne la recherche concernant la DMLA sèche alors qu’il y a de plus en plus de personnes touchées par cette maladie,! Où en est-on exactement ?
Merci pour cet article clair’ facile à comprendre et surtout porteur d’espoir pour quelqu’un comme moi qui vient d’être diagnostiquée porteuse d’une DMLA humide ilya une semaine lors d’un contrôle de routine.
Votre article m’a redonné espoir et je vais réviser mon alimentation.
Je vais chercher où on trouve les anti-oxydants et manger des carottes tous les 2 jours.
J’ai encore tellement de livres à lire
Merci
(j’ai 86 ans)
très intéressant article, merci pour ce partage.